VIVE SIN PASTILLAS
Elimina la Diabetes Tipo 2 y la Hipertensión
de Forma Natural
Más de 3,200 personas se han inscrito a nuestro
"Programa Sin Pastillas" de 4 semanas y han logrado dejar las pastillas para la diabetes y la hipertensión sin dietas extremas, ejercicio intenso ni suplementos.
VIVE SIN PASTILLAS
Hazlo de Forma Natural

Más de 3,200 personas se han inscrito a nuestro "Programa Sin Pastillas" de 4 semanas y han logrado dejar las pastillas para la diabetes y la hipertensión sin dietas extremas, ejercicio intenso ni suplementos.

+3,200 personas
han logrado dejar las pastillas

NUESTRO PROGRAMA SIN PASTILLAS
Programa de 4 Semanas
para Vivir Sin Pastillas
Nuestro enfoque se basa en eliminar la raíz de las enfermedades como la diabetes tipo 2 y la hipertensión,
trabajando directamente sobre la resistencia a la insulina.
A lo largo de 4 semanas, aprenderás a hacer cambios transformadores en tu vida para regenerar tu salud.
Te presentamos los 5 Pilares del Programa:
Te presentamos los
5 Pilares del Programa:
Alimentación Regenerativa
Aprende a comer sin dietas extremas y sin pasar hambre.
Descubre cómo elegir los alimentos correctos para mejorar tu metabolismo, reducir la resistencia a la insulina y dejar atrás la diabetes y la hipertensión.
Descanso Profundo
Mejora tu sueño y recupera tu energía.
Aprende a reducir factores como el uso de plásticos, luces artificiales y campos electromagnéticos que afectan tu descanso, para que tu cuerpo se regenere correctamente cada noche.
Movimiento Básico
Ejercicios fáciles para mayor movilidad.
Practica 6 ejercicios sencillos que fortalecen tu cuerpo, mejoran tu circulación y ayudan a controlar el azúcar en la sangre sin necesidad de gimnasio.
Mentalidad de Crecimiento
Cambia hábitos y evita recaídas.
Con apoyo profesional, aprende a controlar la ansiedad, mejorar tu relación con la comida y mantener hábitos saludables a largo plazo.
Salud Metabólica
Restaura tu metabolismo y deja las pastillas.
Aplica hábitos comprobados para revertir la diabetes tipo 2 y la hipertensión de forma natural y efectiva.

+3,200 personas
han logrado dejar las pastillas
BENEFICIOS PRINCIPALES
¿Por qué nuestro método sí funciona?
Elimina la diabetes y la hipertensión de forma definitiva
Nuestro equipo de expertos te acompañará en un proceso de 4 semanas para que aprendas a adoptar los hábitos correctos en alimentación, descanso, movimiento y mentalidad para transformar tu salud.
RESULTADOS EN 4 SEMANAS
Estadísticas de nuestros participantes

100% de nuestros participantes
Reducen o eliminan sus medicamentos para la diabetes en solo 4 semanas.
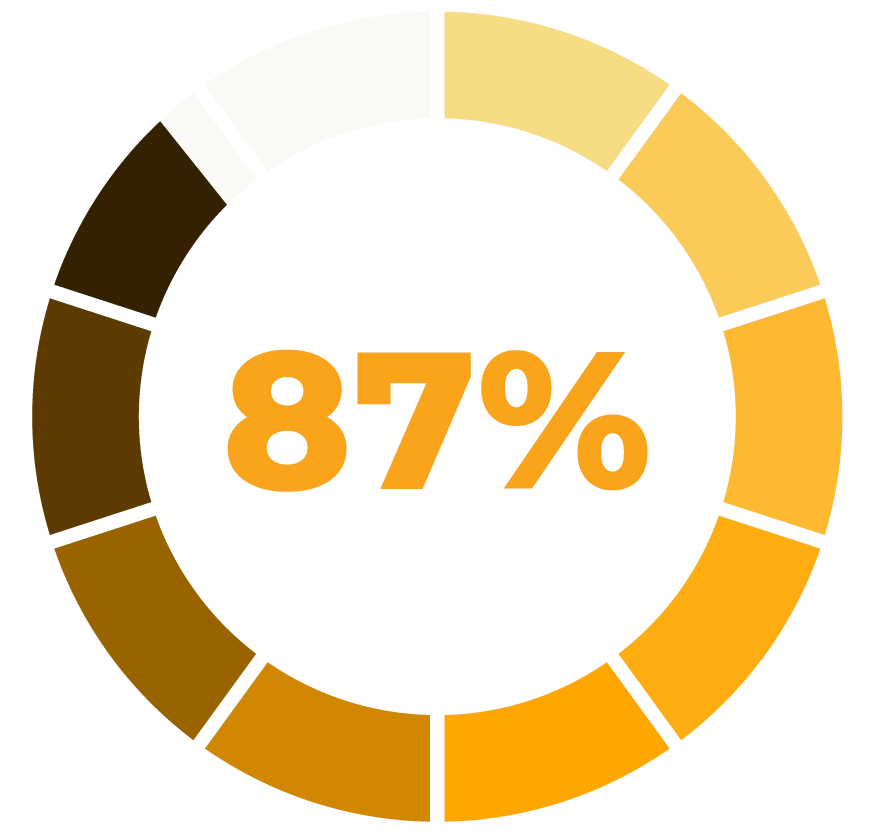
87% de nuestros participantes
Dejan los antihipertensivos en apenas 4 semanas

Disfruta la comida SIN dietas extremas
Te enseñaremos cómo disfrutar de tus comidas favoritas, como carnes, lácteos e incluso embutidos, de una manera saludable, sostenible y sin restricciones innecesarias.
Monitoreo diario por una doctora para ajustar los medicamentos
Un médico especializado te acompañará día a día para ayudarte a reducir o eliminar tus medicamentos de forma segura y controlada.
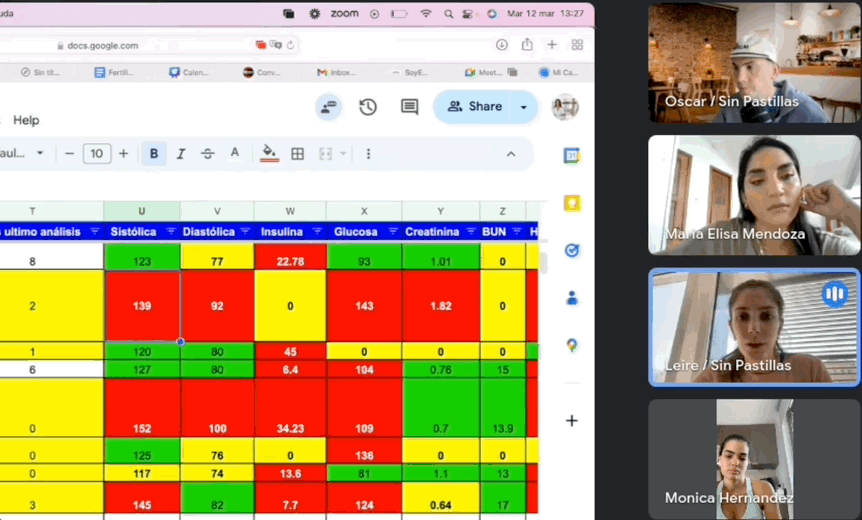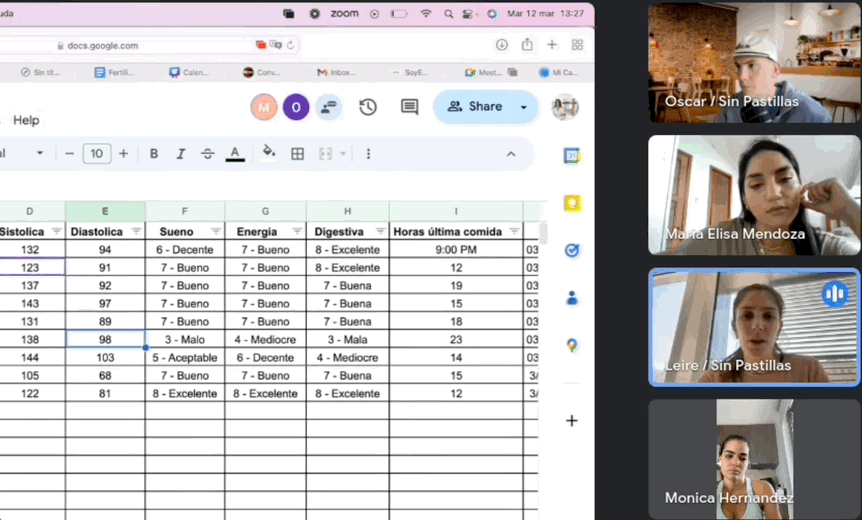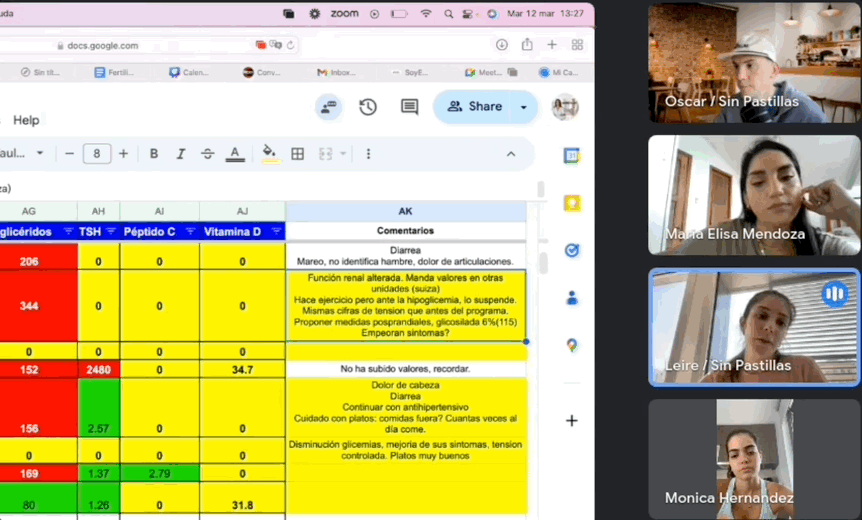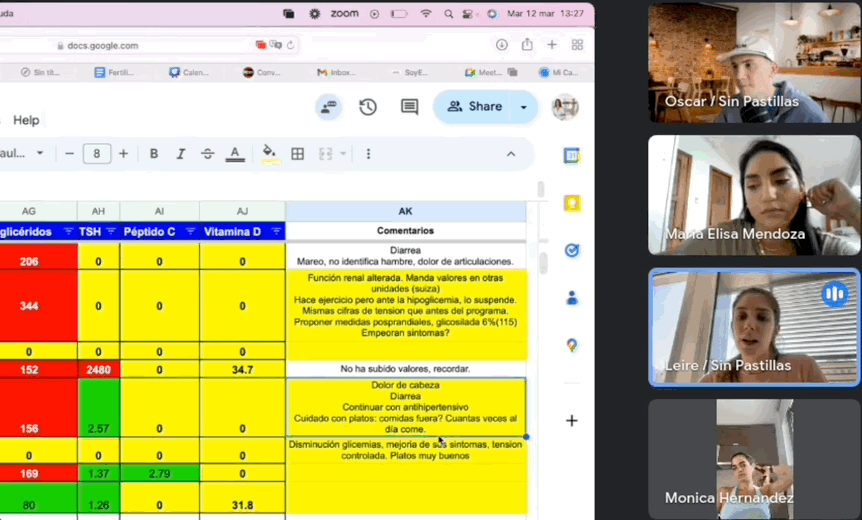

Información basada en evidencia científica
Todo lo que aprenderás en el programa está respaldado por la experiencia de un equipo médico y ha sido aplicado con éxito en más de 3,200 personas.
BENEFICIOS PRINCIPALES
¿Por qué nuestro método sí funciona?
Elimina la diabetes y la hipertensión de forma definitiva
Nuestro equipo de expertos te acompañará en un proceso de 4 semanas para que aprendas a adoptar los hábitos correctos en alimentación, descanso, movimiento y mentalidad para transformar tu salud.


Disfruta la comida SIN dietas extremas
Te enseñaremos cómo disfrutar de tus comidas favoritas, como carnes, lácteos e incluso embutidos, de una manera saludable, sostenible y sin restricciones innecesarias.

Monitoreo diario por una doctora para ajustar los medicamentos
Un médico especializado te acompañará día a día para ayudarte a reducir o eliminar tus medicamentos de forma segura y controlada.

Información basada en evidencia científica
Todo lo que aprenderás en el programa está respaldado por la experiencia de un equipo médico y ha sido aplicado con éxito en más de 3,200 personas.
+3,200 PERSONAS HAN LOGRADO VIVIR SIN PASTILLAS
Historias de personas que transformaron su salud
Isabel
Bajó su presión de 140/90 a 120/70 y rebajó 9 kilos de grasa en 4 semanas
Antonio
Eliminó de forma segura la pastilla para la hipertensión y para la diabetes
Patricia
Bajó su presión de 150/100 a 110/75 luego de 20 años de tomar pastillas
Rigel
Acompañó a su mamá a eliminar la diabetes luego de 30 años
Eduardo
Revirtió la hipertensión y recuperó su físico y su bienestar luego de años buscando soluciones
Zoila
Bajó su hemoglobina glicosilada (a1c) de 11.4% a 7.7% y dejó de inyectarse insulina
INSCRÍBETE AL PROGRAMA EN 4 PASOS SENCILLOS
INSCRÍBETE AL PROGRAMA EN
4 PASOS SENCILLOS
Transforma tu vida con el “Programa Sin Pastillas”
Sigue estos pasos sencillos para comenzar tu transformación:
1
Mira nuestro entrenamiento gratuito:
Haz clic en el botón de abajo y aprende sobre el metabolismo regenerativo y cómo hemos ayudado a miles de personas a vivir sin pastillas.
2
Agenda una entrevista con nuestros expertos:
Después de ver el entrenamiento, podrás agendar una entrevista para evaluar tu caso con nuestro equipo.
3
Inscríbete en el Programa:
Si eres seleccionado, y tu salud es tu prioridad, podrás inscribirte en nuestro programa de 4 semanas, con una inversión aproximada de $1,800 dólares americanos (te notificaremos el monto definitivo en la entrevista que agendes).
4
Comienza tu transformación:
Vive esta experiencia única y transformadora que te llevará a una salud renovada sin medicamentos.
Si ellos ya lo lograron:
¿qué te impide curarte?
Preguntas Frecuentes acerca del Programa
¿En qué consiste el programa?
Es un método de 4 semanas que trata la raíz de la diabetes e hipertensión con enfoque integral: nutrición, descanso y mentalidad. Sin dietas extremas ni ejercicio intenso.
¿Cuánto cuesta el programa?
La inversión es de aprox. $1,800 USD por 4 semanas. Incluye seguimiento médico diario, materiales del programa y acompañamiento constante de expertos en salud metabólica.
¿Debo gastar mucho dinero en comida?
Durante las 4 semanas te enseñaremos cómo ahorrar dinero en comida, en medicamentos y en suplementos. Dicho de otra forma, recuperarás muy rápido la inversión del Programa.
¿Necesito hacer ejercicio o seguir una dieta estricta?
No hace falta. Usamos movimientos básicos y alimentación regenerativa deliciosa. Aprenderás a disfrutar tus comidas favoritas saludablemente y sin pasar hambre.
¿Cómo sé si soy un buen candidato para este programa?
Es para personas con diabetes o hipertensión comprometidas con su salud. El primer paso es ver nuestro entrenamiento gratuito para evaluar si es el momento ideal para ti.
¿Cuáles son los resultados que puedo esperar?
Los participantes suelen reducir o eliminar medicamentos para la diabetes e hipertensión, logrando un estilo de vida saludable que es sostenible a largo plazo.
¿Puedo seguir este programa si ya estoy tomando medicamentos?
Sí. Un médico especialista te acompañará en todo el proceso para ajustar o reducir tus medicamentos de forma segura y personalizada según tu evolución.

+3,200 personas
han logrado dejar las pastillas
NUESTRO EQUIPO
Expertos en Salud Metabólica
Expertos en
Salud Metabólica

Leire Di Cecco 🇻🇪
Médico / Trastornos Alimentarios
Co-fundadora de Sin Pastillas.

Oscar Niño 🇻🇪
Experto en Nutrición Metabólica
Co-fundador de Sin Pastillas.

Ma. Elisa Mendoza 🇪🇨
Médico Cirujano / 7 años de exp
Egresada del Programa en jun - 2023

Mónica Hernández 🇻🇪
Médico Esp. en Manejo de Pacientes Críticos
con 7 años de experiencia

Anthony Montestruque 🇵🇪
Médico Cirujano / 8 años de exp
Egresado del Programa en oct-2024.

Wilson Macías 🇪🇨
Psicólogo con 7 años de experiencia
Coach de Mentalidad del Programa.
